报道·陈绛雪 摄影·陈成发、互联网
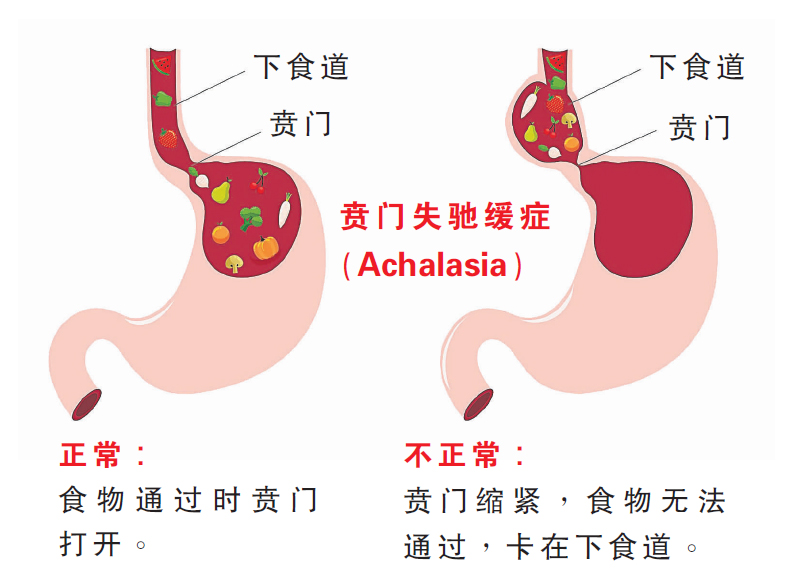
贲门失驰缓症(Achalasia)是一种食管运动障碍疾病,患者最常见的症状是吞咽困难,食物会停留在食管几个小时甚至几天,无法下至胃腔而造成逆流,若不及早治疗会引发其他健康问题。
贲门失驰缓症又称贲门痉挛、巨食管,是由于食管贲门的神经肌肉功能障碍所致的食管功能障碍,继而引起食管下端括约肌弛缓不全,食物无法顺利通过而滞留,从而逐渐使食管张力、蠕动减低以致食管不断扩张。
本地上消化道、减重及普通外科顾问刘秉忠医生(Dr Lau Peng Choong)简单解说,在正常进食的情况下,食物会经过食道进入胃腔,而食道与胃部交接处的下食道括约肌成为贲门,可藉由神经反射作用蠕动,在食物经过时适当地放松,让食物顺利进入胃腔,并适时收缩,避免胃酸倒流。
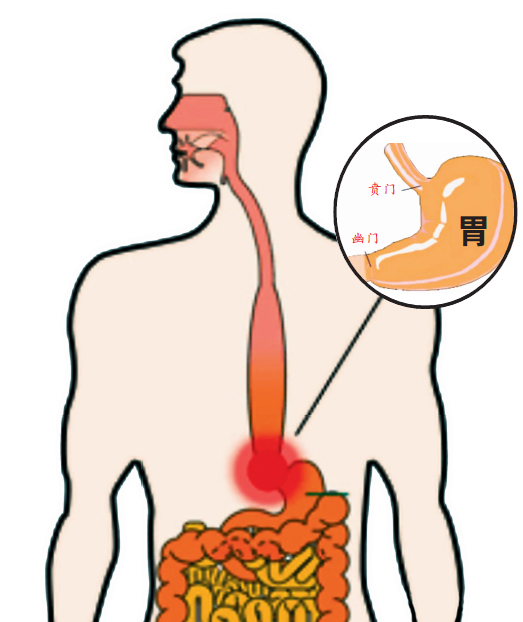
“如果一个人进食时,食道缺乏蠕动,加上贲门对吞咽反应迟缓或闭合,食物就无法通过而卡在食道内,这就是贲门失驰缓症。”
此病症的主要特征是吞咽时食管蠕动功能停止,食管下括约肌(Low Esophageal Sphincter,LES)高压和对于吞咽动作的松弛反应减弱,临床表现为吞咽困难、胸骨后疼痛、消瘦、食物逆流以及因食物逆流而误吸入器官所致的咳嗽、肺炎等症状。
吞咽反应减弱
不过,贲门失驰缓症的病因迄今仍未有明确定论,一般认为是神经肌肉功能障碍所致,其发病与食管肌层内Auerbach神经节细胞变性、减少或缺乏以及副交感神经分布缺陷有关。神经节细胞退变的同时,常伴有淋巴细胞浸润的炎症表现,研究认为病因可能与感染、免疫因素有关。
贲门失驰缓症并非罕见疾病,根据现有的统计,每10万人中只有1至2宗病例。但是,数据显示可能只是冰山一角,因为许多人将此病症误解为另一常见消化道疾病“胃食道逆流” 。

刘秉忠:贲门失驰缓症并非罕见疾病,根据统计每10万人中只有1至2宗病例。
贲门失驰缓症症状:
吞咽困难——无痛性吞咽困难是最常见的症状,发病过程可急可缓,初期症状轻微,仅在饱餐后有饱胀感,吞咽困难多为间歇性发作,常因情绪波动、发怒、忧虑惊骇或进食过冷和辛辣等刺激性食物而诱发。发病初期吞咽困难症状时有时无,后期则转为持续性吞咽困难,少数患者咽下流质食物甚至比吞咽固体食物更为艰难。
疼痛—— 可为闷痛、灼痛、针刺痛、割痛或锥痛。疼痛部位多在胸骨后及中上腹,也有的在胸背部、右侧胸部、右侧骨缘以及左季肋部。疼痛发作有时与心绞痛相似,在吞下药物后可缓解。随着吞咽困难的情况逐渐加剧,梗阻以上食管的进一步扩张,疼痛反而逐渐减轻。
食物逆流——由于吞咽困难加剧、食管进一步扩张,吞咽下的食物会留在食管内长达数小时甚至数日,而在体位改变时逆流而出。从食管逆流出来的内容物因未进入过胃腔,故无胃内呕吐物的特点,但可混合大量黏液和唾液。在并发食管炎、食管溃疡时,逆流物可能带血。
体重减轻——当吞咽困难变得频繁和情况加重,就会影响胃口,或不想进食,进食量锐减,且进食的食物并未进入胃腔,因而日渐消瘦。患者往往因吞咽困难而采取选食、慢食、进食时或食后多饮汤水将食物冲下食管,或食后伸直胸背部、用力深呼吸等方法,协助吞咽动作。
病程长期者就会出现体重下降、营养不良及缺乏维生素等状况,甚至产生心理影响,比如抗拒社交(不敢吃、吃不多、筛选特定食物来吃、怕影响别人等等)。
出血和贫血——患者常见贫血问题,偶有食管炎所致的出血。
其他——由于食管下端括约肌张力的增高,患者很少发生呃逆,是吞咽困难之外的另一贲门失驰缓症常见症状。发病到后期时,极度扩张的食管会压迫胸腔内器官而产生干咳、气急、发绀和声音嘶哑等等。
如何诊断是贲门失驰缓症?
1.贲门失驰缓症≠胃食道倒流
贲门失驰缓症常被误认为胃食道倒流,因患者都会出现胸口疼痛、胃灼热的相似症状。
事实上,贲门失驰缓症和胃食道逆流的情况相反,前者是因为贲门闭合,造成食物无法通过所致,后者则是因为贲门过于松弛,造成胃酸倒流。
此外,胃食道逆流只要在确诊后采用药物治疗即可,现有的治疗药物绩效高达95%以上,若已服药一段时期(比如一个月之后)仍未改善,则须检查是否其他病因。所以,与其自己猜测,最好前往医院检查和诊断,接受正确治疗。
2.胃镜检验
一般上,患者首先要接受胃镜检验,而胃镜检验结果往往现实正常,但是胃镜操作者缺乏经验的话,很容易漏诊,而经验丰富的肠胃科医生就会看出贲门失驰的问题。
首先,医生会发现病人的食道肿大,主要是因为贲门长期闭合,造成食物积存而撑大食道,即使病人进行检验前已禁食超过6个小时,胃镜检验依然显示食道有未消化的食物,这些都是贲门失驰缓症的典型症状。
在正常情况下,检验人员将胃镜检验工具置入食道时,可轻易通过直达胃部,若是贲门失驰缓症患者的食道,则需要稍微使力,才能把检验工具置入食道直达胃部,贲门越紧就表示病情越晚期。
3.钡餐检验
另一项检测方式是钡餐(barium swallow)检验,即喝下硫酸钡乳液后接受X光扫描,因为硫酸钡乳液可附着在食道壁上,辅助X射线成像,更清楚看到食道和胃的形态。若发现食道肿大,而且喝下的硫酸钡乳液依然卡在食道上甚至吐出来,就可预测是贲门失驰缓症。
硫酸钡不会被消化,最终会和粪便一起排出体外,类似的方式还有使用硫酸钡乳液灌肠,成为大肠钡剂灌肠造影。
4.食道压力计检验
另外就是高解析度的食道压力计(High Resolution Manometry,HRM),主要用于测量食道压力,并可分析出患者的贲门失驰缓症的程度或种类,不同程度和种类的贲门失驰缓症,有不同的治疗和预后。
贲门失驰缓症有3种类型,最常见的第二型患者,一二型患者对治疗都有良好反应,第三型则较棘手,这类病患常有胸痛症状。
经口内镜下肌切开术
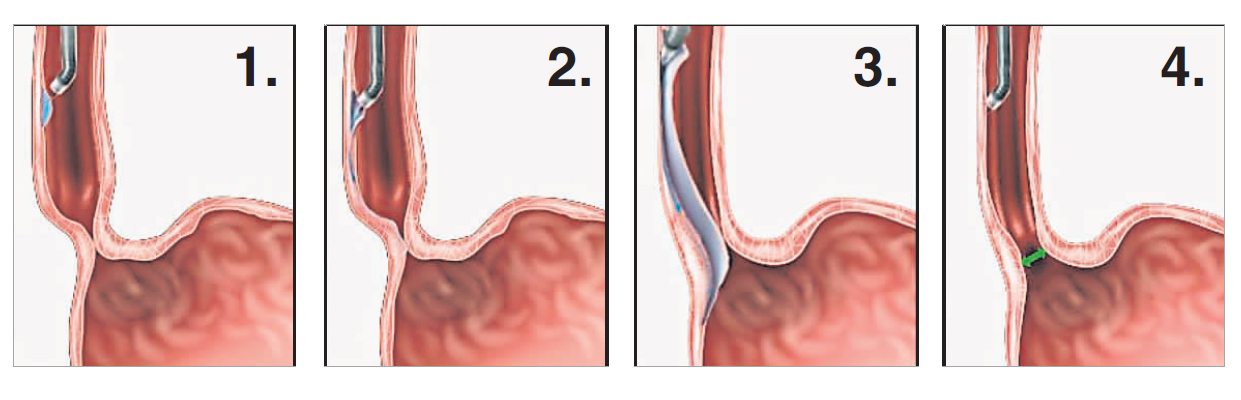
随着微创手术的发展精进,此病症的外科治疗技术也不断改良,今年初正式引进大马的经口内镜下肌切开术(POEM)被视为目前疗效最佳的选项。
经口内镜下肌切开术是通过内镜下贲门环形肌层切开,最大限度地恢复食管的生理功能,并减少手术的并发症。这种手术和传统的开胸或开腹手术不同,最大优势是使用内视镜从口腔往食道以展开贲门括约肌切割,完全没有外伤创口,更胜于腹腔镜手术。
降低逆流性食管炎
接受经口内镜下肌切开术治疗的患者必须全身麻醉,外科医生使用经口腔内视镜导入食道,在内视镜引导下利用特殊的手术刀,在食道粘膜下层进行一道直达胃部贲门,并在食道内进行食道肌切开,这与外科或腹腔镜手术的手法相反。
此外,这项无创手术的过程需时1至2个小时,术后早期即可进食,95%的患者术后吞咽困难症状得以缓解,且逆流性食管炎发生率低。
执行这项手术的外科医生必须接受专业训练,而执行腹腔镜手术经验丰富的医生在操作这项手术时则熟能生巧。
一问一答:
问:哪些病患不适合接受经口内镜下肌切开术治疗?
答:一般而言没有不适合的病患,但一些病患则胥视本身是否有其他严重疾病或身体状况无法使用外科手术,对麻醉药过敏的病患也无法接受这项治疗。
他进一步指出,贲门失驰缓症的一二型病人适合传统外科手术和POEM治疗,但是第三型病人则因食道压力过高,首选方式是POEM,因为贲门括约肌的切割有所限制,而在食道内执行切割的话,会比食道外切割来得深且疗效更好。
问:曾经接受过传统外科手术之后,若贲门失驰缓症复发时,因食道外已有创口,无法进行第二次切割手术,病人可选择POEM治疗?
答:可!总的来说,由于这项外科技术的时间短、创伤小、复原时间短,因此疗效及安全性大增,被视为目前治疗贲门失驰缓症的最佳选项,绩效达80%至90%以上,治疗3年后的症状缓解率仍然保持在80%以上。
问:经口内镜下肌切开术有什么术后并发症或后遗症?
答:手术最常见的并发症就是术中或术后出血,在建立隧道和切开部分肌层时,手术切斜有可能对食管粘膜和粘膜下肌层造成一定的损伤,而术后切开肌层的边缘等部位也存在出血隐患。
不过,这些情况都可进行止血治疗。
问:据了解,另一常见并发症是胃食道逆流,术后出现胃食道逆流的几率有多少?
答:大约30%,但90%以上都可吃药治疗。整体而言,POEM的安全性和及绩效都比其他的治疗选项来得优势。
贲门失驰缓症治疗3方式:
1●内科治疗 2●内窥镜治疗 3●经口内镜下肌切开术
无论是哪一种治疗,都是以松弛贲门,让食物顺利通过贲门下到胃腔里为目标。
1.内科治疗:服用镇静解痉药物
主要是服用镇静解痉药物以缓解吞咽困难症状,为防止睡眠时食物溢流入呼吸道,可用高枕或垫高床头。
2.内窥镜治疗:食道破裂的风险
广泛使用的微创技术,传统内镜治疗手段主要包括内镜下球囊扩张(balloon dilatation)和支架植入(stenting)治疗、镜下注射A型肉毒杆菌毒素以及内视镜肌肉切开和硬化剂注射治疗等等。
内视镜球囊扩张术是通过内视镜置入球囊和扩张,以打开狭窄的血管达到治疗目的。不过,这项治疗需要重复多次扩张,并有食道破裂的风险,因而虽是有效治疗,但也具有一定的风险。
3.外科手术:降低术后胃食道逆流
在经口内镜下肌切开术(POEM)之前,另一常见外科治疗是食道肌肉切开术(Heller’s Myotomy),即开胸或开腹的方式,将食道贲门肌肉切开,这种方式后来进一步发展到以腹腔镜的方式进行贲门肌肉切开,缩小创口,提高安全度,缩短复原时间。
外科手术治疗相对持久,但开胸或开腹手术对贲门括约肌的切入较深,同时需要实行胃底折叠术(fundoplication),以降低病人术后可能发生严重胃食道逆流的问题,同样具有一定的风险。
而后进一步改良的经口内镜下肌切开术则成为目前的首选方式。2018年进行首例手术开始,在日本已累计大约5000宗病例,全球累计超过1万宗病例。
国内只有3名专科
马来西亚早前正式引进这项新技术,国内只有大约3名受过训练及定期进行这项技术的上消化道专科。
据知,截至目前,仅在巴生谷地区的政府和私人医院有这项外科技术,分别是马大医药中心和吉隆坡班台医院,迄今累计的50宗治疗病例当中,40多例是在马大医药中心执行,班台医院则有2例。








